Dua orang dengan kanker yang identik – tipe yang sama, stadium yang sama, ukuran tumor yang sama, lokasi yang sama – masuk ke rumah sakit yang berbeda. Kanker ini telah dipelajari secara ekstensif melalui uji klinis, studi kasus, dan meta-analisis. Ada banyak ahli di seluruh dunia yang telah mendedikasikan waktu puluhan tahun untuk mempelajari dan mengobati kanker jenis ini. Jika Anda mengumpulkan semua ahli ini dalam satu ruangan, mereka akan menyepakati pengobatan (atau tes lebih lanjut) berbasis bukti untuk masing-masing pasien.
Idealnya, kedua pasien akan menerima perawatan optimal di rumah sakit mana pun yang mereka kunjungi. Namun kenyataannya dunia kedokteran sangatlah kompleks – dokter bekerja di bawah tekanan waktu, memiliki latar belakang pelatihan yang berbeda, dan mungkin tidak memiliki akses langsung terhadap penelitian terbaru. Di sinilah pedoman klinis berperan. Pedoman menyaring sejumlah besar bukti medis menjadi rekomendasi terstruktur, membantu menstandardisasi perawatan di berbagai rumah sakit dan dokter. Meskipun tanggapan individu terhadap pengobatan berbeda-beda, mengikuti pedoman berbasis bukti memberikan pasien peluang terbaik untuk mendapatkan hasil yang positif.
Setiap tahun, ahli onkologi terkemuka yang berspesialisasi dalam jenis kanker tertentu memaparkan dan menyebutkan berbagai jenis dan situasi yang mungkin mereka temui dalam perawatan.
-
Bagaimana jika pasien menderita kanker payudara stadium awal, pernah menjalani mastektomi parsial, dan pasien sedang hamil?
-
Bagaimana jika terdapat kanker invasif di saluran payudara, dan panjang tumor antara 0,6 dan 1 cm?
Untuk setiap situasi, panel meninjau bukti klinis yang ada dan merekomendasikan tindakan. Hal ini bisa berupa memesan tes tertentu, meresepkan pengobatan, atau menjadwalkan check-in di masa mendatang untuk melihat bagaimana situasinya berubah. Panel bertemu secara berkala untuk meninjau bukti baru dan memperbarui pedoman. Ada beberapa kelompok di seluruh dunia yang menyusun pedoman berbeda. Beberapa program pengobatan tidak tersedia di beberapa negara, sehingga pedoman diterapkan secara regional.
National Comprehensive Cancer Network (NCCN) adalah aliansi dari 32 pusat kanker terkemuka di Amerika Serikat. Setiap tahun, mereka mengumpulkan panel ahli multidisiplin untuk setiap jenis kanker. Panel-panel ini meninjau penelitian terbaru, memperdebatkan bukti, dan berupaya mencapai konsensus mengenai pendekatan terbaik untuk skrining, diagnosis, pengobatan, dan perawatan suportif. Pedoman yang dihasilkan—“Pedoman Praktik Klinis NCCN dalam Onkologi”—adalah standar perawatan kanker yang paling komprehensif dan banyak digunakan secara global.
Ini adalah halaman dari pedoman kanker payudara NCCN:
Masing-masing hyperlink tersebut (seperti BINV-6) adalah halamannya sendiri dengan diagram alurnya sendiri, yang mengarah ke lebih banyak halaman. Sebagai dokter yang mencoba menafsirkan pedoman untuk pasien, tugas Anda adalah menerapkan situasi pasien ke dalam diagram alur, terus berlanjut hingga Anda menemukan informasi yang tidak Anda ketahui (seperti status HER2), dalam hal ini Anda memerintahkan tes untuk temukan itu. Atau Anda mendapatkan rekomendasi untuk pengobatan.
Itu tidak terstandarisasi secara sempurna. Terkadang ada beberapa pilihan pengobatan, masing-masing dengan tingkat dukungan yang serupa. Terkadang ada situasi pasien yang relevan dengan pengobatan namun tidak disebutkan dalam pedoman. Dokter tetap harus mengambil keputusan, meskipun mereka bekerja sesuai pedoman. Namun ruang untuk mengambil keputusan lebih kecil. Dan kemungkinan seorang pasien menerima pengobatan meskipun pengobatan lain memiliki dukungan klinis yang lebih kuat, lebih rendah.
Pusat-pusat unggulan seperti Mayo Clinic dan MD Anderson mencapai hasil kanker yang lebih baik karena beberapa alasan: Pusat-pusat tersebut memiliki dana yang besar, ahli onkologi mereka sangat terspesialisasi, dan mereka memiliki akses yang lebih luas terhadap uji klinis yang berpotensi menyelamatkan nyawa. Namun satu faktor penting lainnya adalah pendekatan sistematis mereka terhadap layanan, termasuk proses yang kuat dalam menerapkan pedoman klinis. Banyak dari lembaga-lembaga ini juga memainkan peran penting dalam mengembangkan pedoman NCCN, menyumbangkan keahlian dan penelitian mereka.
Di rumah sakit mana pun, pelayanan bisa menyimpang. Kriteria bisa terlewatkan. Mungkin pasien pascamenopause diberikan pengobatan yang lebih didukung oleh pasien pramenopause karena pengobatan tersebut tidak ada dalam daftar pasien. Dokter memeriksa ratusan pasien, dan bahkan dengan akses terhadap pedoman, tidak dapat dihindari bahwa ada sesuatu yang terlewatkan.
Ada banyak cara berbeda untuk meningkatkan hasil kanker. Anda dapat menemukan obat baru. Anda dapat meningkatkan teknik bedah. Namun pendekatan yang segera, universal, dan dapat dicapai adalah dengan mengurangi kesenjangan dalam layanan berbasis bukti.
Salah satu masalah pedoman adalah formatnya. Pedoman ini mewakili ratusan ribu jam waktu ahli onkologi. Namun hasil akhirnya adalah PDF yang padat dan sulit dinavigasi.
Bayangkan seorang ahli onkologi dihadapkan dengan subtipe kanker payudara langka yang mungkin mereka temui setiap beberapa tahun sekali. Mereka harus terlebih dahulu menemukan versi PDF yang benar, kemudian mengidentifikasi bagian yang tepat berdasarkan karakteristik kanker, kemudian mengikuti beberapa hyperlink di berbagai halaman sambil mencatat berbagai faktor pasien – sambil mengelola beban pasien yang banyak. Pedoman ini juga terus direvisi, dengan versi baru dirilis dalam bentuk PDF terpisah. Sangat mudah bagi dokter untuk melewatkan pembaruan atau terus merujuk pada versi lama yang terkubur dalam file mereka di antara dokumen klinis lainnya.
Pada intinya, pedoman adalah pohon keputusan. Tim yang menyusunnya telah menghabiskan banyak upaya untuk mengarungi bukti-bukti dan menggabungkannya ke dalam representasi pohon keputusan. Namun dokumen pedoman yang menjelaskan pohon-pohon ini sulit untuk diikuti.
Dengan data yang terstruktur dengan baik, mesin seharusnya dapat menafsirkan pedoman tersebut. Sistem charting dapat secara otomatis menyarankan tes diagnostik untuk pasien. Lonceng alarm dan “Apakah Anda yakin?” modals bisa muncul ketika pengobatan berbeda dari pedoman. Dan ketika dokter perlu meninjau pedomannya, seharusnya ada cara yang lebih cepat dan alami daripada mencari PDF.
Organisasi yang menyusun pedoman harus merilisnya dalam format yang terstruktur dan dapat ditafsirkan oleh mesin, selain dalam bentuk PDF yang dapat diunduh. Idealnya, semua organisasi pedoman akan menyetujui format yang sama, dan semua sistem data pasien akan mampu menafsirkan format tersebut. Namun pendekatan data semacam itu bukanlah keahlian mereka.
Baru-baru ini, saya mendapat kesempatan untuk bekerja dengan beberapa ahli onkologi berbakat sebagai insinyur perangkat lunak. Ini memberi saya gambaran tentang dunia perawatan kanker dan pedoman yang tidak pernah saya duga. Masalah pedoman ini terjebak dalam PDF melekat pada saya, bahkan setelah saya pindah ke proyek lain. Saya tidak bisa berhenti memikirkan tentang pohon keputusan penting yang ada dalam dokumen padat ini.
Jadi saya membuat alat pembuktian konsep kecil untuk melihat apakah saya dapat mengekstrak pedoman menjadi sesuatu yang lebih terstruktur sehingga dapat dipahami mesin. Jika kita bisa memasukkan pedoman ini ke dalam format yang tepat, kita bisa membangun antarmuka yang lebih baik bagi dokter untuk menavigasi pedoman tersebut, dan bahkan mungkin mendapatkan komputer untuk membantu mengikutinya.
Saya memulai dengan mendefinisikan skema yang dapat mewakili sebagian besar informasi dalam pedoman NCCN. Pedomannya terlihat seperti pohon informasi. Karena beberapa referensi bisa berputar-putar, bisa jadi ada siklus. Jadi keseluruhan pedoman untuk suatu jenis kanker dipecah menjadi beberapa grafik terarah yang terputus-putus.
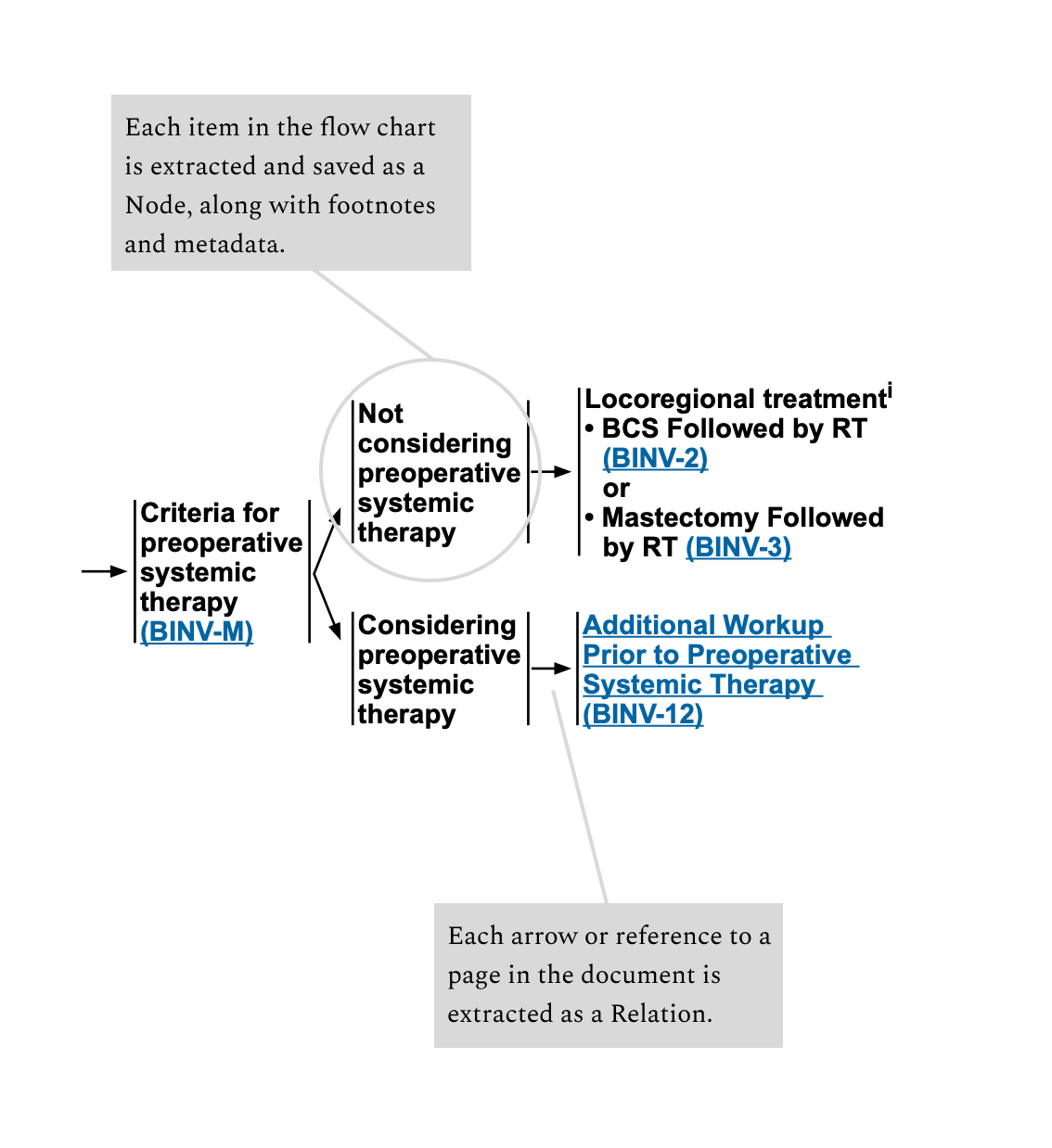
Setiap titik dalam grafik direpresentasikan sebagai sebuah node, baik itu kondisi, karakteristik kualifikasi, pilihan pengobatan, atau yang lainnya. Node juga menyimpan referensi dan catatan kaki terkait.
Setiap panah dalam diagram alur atau referensi dari satu halaman ke halaman lainnya direpresentasikan sebagai hubungan antar node.
Untuk membuat pohon pedoman lengkap, saya melakukan passing pertama pada dokumen dengan LLM untuk membuat referensi untuk setiap halaman dalam pedoman. Referensi halaman ini adalah node induk untuk node teratas di setiap halaman. Ketika node lain menunjuk ke halaman tertentu, node tersebut menunjuk ke node halaman tersebut.
Kemudian, saya menggunakan LLM untuk membaca pedoman dalam potongan kecil halaman, dan mengekstrak pedoman dalam representasi skema JSON, meneruskan referensi halaman:
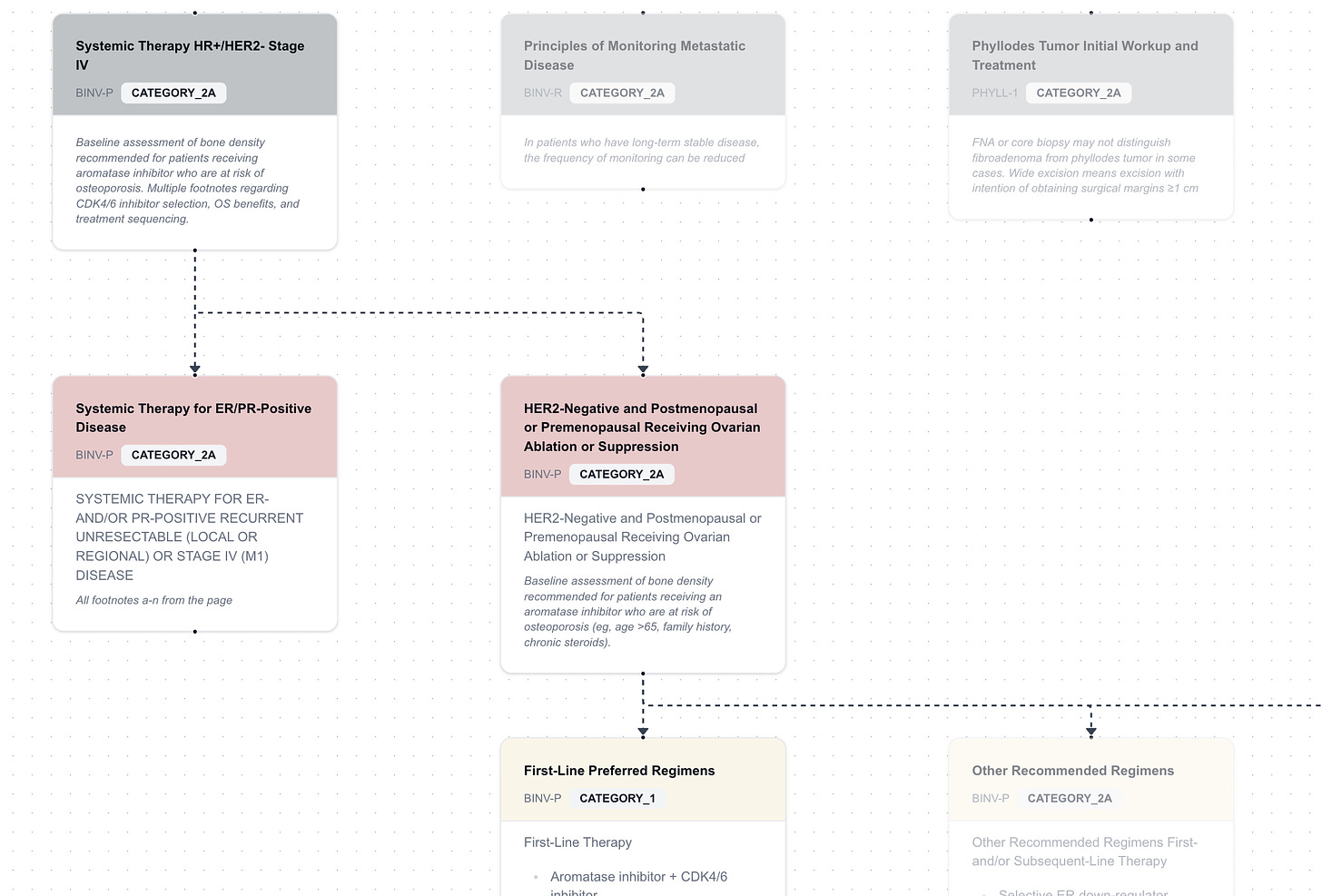
Saya menjalankan ekstraksi ini pada Pedoman Kanker Payudara NCCN dan menyimpan node dan relasi ke database. Saya mendapatkan total 271 node.
Langkah selanjutnya adalah membuat penampil grafik. Saya menggunakan perpustakaan React Flow, dan membangun antarmuka yang menampilkan semua node root (halaman yang tidak memiliki referensi masuk). Mengklik sebuah node akan menampilkan turunannya, dan Anda dapat mengikuti rangkaian node di sepanjang garis tersebut.
Saya ingin memahami bagaimana representasi terstruktur ini akan mempermudah peralihan dari kasus pasien ke rekomendasi pedoman. Saya membangun agen yang dapat mengambil riwayat pasien dan menelusuri grafiknya. Pertama, ia menemukan node tingkat atas yang paling sesuai dengan situasi pasien. Kemudian, ia melihat node anak-anak dan memilih salah satu yang paling cocok dengan pasien. Hal ini diulangi sampai tiba pada node daun, atau tidak mempunyai informasi yang cukup untuk melanjutkan.
Anda dapat mencoba sendiri alat ini di sini.
Data dalam demo belum ditinjau dan mengandung kesalahan dan kelalaian. Tolong jangan menggunakannya untuk keputusan klinis apa pun.
Saya menghabiskan beberapa jam mengerjakan proses ekstraksi (dan bahkan lebih sedikit lagi pada agennya), dan Anda dapat mencapai hasil yang lebih akurat dengan lebih banyak usaha. Saya memiliki akurasi sekitar 70–80% saat ini. Ekstraksi LLM adalah cara mudah untuk membuat prototipe hal ini, dan jika ditinjau oleh manusia, hal ini dapat diandalkan, namun idealnya pedoman ini akan disusun secara terstruktur sejak awal.
Orang lain sedang mengerjakan ini. Saya sengaja tidak melihat-lihat sebelum memulai ini, karena hal itu biasanya mematikan motivasi saya untuk membangun apa pun. Jika Anda sedang mengerjakan ini, atau bekerja dengan pedoman, atau sedang membuat produk yang menurut Anda berguna, silakan hubungi kami. Saya ingin alasan untuk menghabiskan lebih banyak waktu dalam hal ini dan berkolaborasi.
Datanya masih bersifat semi terstruktur. Informasi seperti hubungan sebab akibat dan bagaimana node harus dievaluasi masih memerlukan pemahaman bahasa alami dari setiap node. Pekerjaan di masa depan dapat menentukan skema yang lebih terstruktur sehingga lebih mudah untuk dievaluasi.